一场看不见的“血液战争”
您是否知道?
一位长期服用阿司匹林预防血栓的老人,因感冒服用了某种抗生素后,突然牙龈出血不止;
一位房颤患者使用华法林稳定控制国际标准化比值(INR)后,加用中药调理却导致INR飙升至危险值……
这些看似无关的用药组合,可能正在悄悄打破体内脆弱的止凝血平衡。
止凝血系统如同人体的"智能防盗网":小伤口时快速止血(凝血),日常状态下防止异常血栓形成(抗凝)。
而多重药物联用,就像往这台精密仪器里同时输入多个"指令",可能引发意想不到的"程序错误"。本文带您揭开多重药物影响止凝血的真相。
一、止凝血系统的“精密天平”:凝血与抗凝的平衡艺术
生理状态下有限的血液凝固,谓之止血。
病理状态下失去控制的血液凝固,谓之血栓。
止血过度即血栓,因此血液凝固是一柄“双刃剑”。
要理解药物对止凝血的影响,首先得认识止凝血系统的工作原理。它由两个核心部分组成(见图1):
1.凝血系统:“紧急修补队”
当血管受损时,血小板迅速黏附聚集形成"临时补丁",同时激活一系列凝血因子(如II、VII、IX、X因子),最终通过凝血酶将纤维蛋白原转化为纤维蛋白,编织成“永久血痂”。
2.抗凝系统:“巡逻警察”
包括天然抗凝物质(如抗凝血酶III、蛋白C/S系统)和纤溶系统(溶解已形成的血栓)。
两者动态平衡,确保血液既不会过度凝固(血栓),也不会轻易流失(出血)。


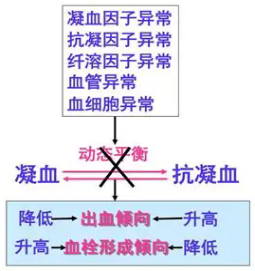
止凝血系统平衡示意图
二、多重药物的“三重打击”:如何干扰止凝血平衡?
当同时使用2种及以上药物时,它们可能通过以下三种方式打乱止凝血平衡(见表1):
表1 常见多重药物组合对止凝血的影响及风险等级
|
药物类别 |
典型组合 |
作用机制 |
主要影响 |
风险等级 (★越多越危险) |
|
抗凝药+抗凝药 |
华法林+NOACs |
叠加抑制凝血因子 |
出血风险↑↑ |
★★★★★ |
|
抗凝药+抗生素 |
华法林+红霉素 |
CYP2C9抑制→华法林蓄积 |
出血风险↑ |
★★★★ |
|
抗血小板药+抗血小板药 |
阿司匹林+氯吡格雷 |
双重抑制血小板聚集 |
出血风险↑ |
★★★★ |
|
抗凝药+中药 |
华法林+丹参/银杏叶 |
抑制血小板+肝酶诱导 |
出血/血栓风险↑ |
★★★ |
1.协同增强:1+1>2的“过强止血/抗凝”
某些药物作用靶点相同,联用会放大效果。例如:
(1)抗血小板药叠加:阿司匹林(抑制COX-1减少血栓素A2)+氯吡格雷(抑制P2Y12受体)→双重阻断血小板聚集,出血风险显著增加(如消化道出血);
(2)抗凝药叠加:华法林(维生素K拮抗剂)+新型口服抗凝药(NOACs,如利伐沙班)→过度抑制凝血因子,可能引发致命性颅内出血。
2.相互抵消:药效“互相拆台”
部分药物会干扰彼此的代谢或作用靶点。例如:
(1)华法林+维生素K补充剂(如复合维生素片)联用→维生素K逆转华法林的抑制作用,导致抗凝失效(血栓风险升高);
(2)肝素(增强抗凝血酶III活性)+鱼精蛋白(中和肝素)联用→过量鱼精蛋白可能导致短暂高凝状态。
3.代谢干扰:肝脏酶的“交通堵塞”
多数药物通过肝脏细胞色素P450酶系(CYP)代谢。当两种药物竞争同一酶时,会导致其中一种药物浓度异常升高或降低。例如:
(1)华法林+抗生素:大环内酯类(如红霉素)抑制CYP2C9(华法林主要代谢酶)→华法林血药浓度升高,出血风险增加;
(2)他汀类药物+抗真菌药:氟康唑抑制CYP3A4→辛伐他汀代谢减慢,肌肉毒性风险上升(间接影响凝血因子合成)。
三、典型案例:当“常规用药”变成“危险组合”
案例1:华法林+抗生素=出血危机
65岁王阿姨因肺炎服用左氧氟沙星(喹诺酮类抗生素),同时长期使用华法林抗凝。3天后出现黑便,检测INR高达8.2(目标范围2.0-3.0)。
原因:左氧氟沙星抑制肠道菌群合成维生素K(华法林作用的“对手”),同时轻度抑制CYP酶,双重作用下华法林效果被放大。
案例2:阿司匹林+布洛芬=“止血盾牌”失效
50岁李先生有冠心病史,长期服用阿司匹林(100mg/日)。因关节痛自行加用布洛芬(非甾体抗炎药),1周后出现皮下瘀斑。
原因:布洛芬与阿司匹林竞争COX-1酶,不仅减弱阿司匹林的抗血小板作用(血栓风险↑),还因抑制前列腺素合成增加胃黏膜损伤风险(出血风险↑)。
案例3:中药+西药=隐形的"平衡破坏者"
70岁张爷爷服用华法林期间,听信偏方加用"三七粉"(活血化瘀中药)。2周后INR降至1.5(抗凝不足),超声发现下肢深静脉血栓。
原因:三七中的皂苷类成分可能诱导肝药酶(加速华法林代谢),同时其活血作用与华法林叠加,初期可能因出血倾向掩盖抗凝不足,最终导致血栓。
四、高危人群与预警信号:谁最容易被“盯上”?
以下人群需特别警惕多重药物对止凝血的影响(见图2):
1.高危人群
(1)老年人:肝肾功能减退,药物代谢减慢;常合并多种慢性病(高血压、糖尿病等),用药种类多(平均5-8种);
(2)慢性病患者:房颤(抗凝)、冠心病(抗血小板)、术后(抗凝+抗血小板)患者,需长期联合用药;
(3)多重用药者:每日服用≥5种药物(包括处方药、OTC、保健品),相互作用风险显著升高。
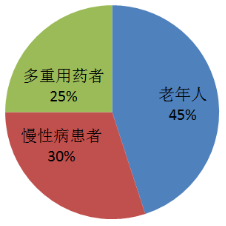
图2 多重药物止凝血影响高危人群分布图
2.危险信号:身体发出的"求救警报"
当出现以下症状时,需立即就医排查药物相关性出血/血栓:
(1)出血倾向:牙龈/鼻腔频繁出血、皮肤瘀斑、黑便/血尿、月经量骤增;
(2)血栓信号:单侧肢体肿胀疼痛(深静脉血栓)、突发胸痛/呼吸困难(肺栓塞)、言语不清/肢体无力(脑卒中)。
五、守护平衡:科学用药的“四大黄金法则”
1.主动告知医生“全部用药清单”
就诊时携带药盒或记录:包括处方药、OTC药(如感冒药)、保健品(如鱼油、维生素)、中药(如丹参、当归)。医生可通过"用药交互动"评估相互作用(见图3)。
|
患者用药清单 |
|
|
|
评估药物数量/类别 |
|
|
|
筛查CYP酶相互作用 |
|
|
|
判断出血/血栓风险 |
|
|
|
制定调整方案 |
图3 用药交互作用评估流程图
2.优先选择"单药治疗"
能单药控制病情时,不随意加用第二种药物。例如:轻度高血压首选一种降压药,而非两种同类药物叠加。
3.定期监测“止凝血指标”
(1)华法林使用者:每周测INR,稳定后每月1次;
(2)抗血小板药使用者:关注大便潜血、血常规(血小板计数);
(3)联用高风险药物(如抗生素+华法林):用药前、中、后增加监测频率。
4.警惕"非处方药的隐形风险"
常见OTC药可能影响止凝血:
(1)感冒药(含对乙酰氨基酚、布洛芬):增加出血风险;
(2)止痛药(萘普生):抑制血小板聚集;
(3)含酒精的止咳糖浆:加重华法林出血倾向。
结语:平衡的艺术,需要医患共同守护
止凝血系统的平衡,是生命精密调控的缩影。多重药物如同一把双刃剑,合理使用可治病救人,不当联用则可能成为“隐形杀手”。
记住:每一次用药前多问一句“我还在吃什么药”,每一次不适及时就医,才能让“救命药”真正发挥价值。
愿每一位读者都能成为自己健康的“第一责任人”,在药物与身体的对话中,守住那微妙的平衡。