胃癌手术是治疗胃癌最主要、最有效的方法,其核心目标是“完全切除肿瘤”并清扫可能转移的淋巴结,以达到根治或控制疾病的目的。
手术前:明确诊断与制定方案
在手术前,医生需要通过一系列检查精确“描绘”出肿瘤的情况,这被称为 “临床分期”。
胃镜与活检:这是诊断的金标准。医生通过胃镜直接观察肿瘤位置、大小、形态,并取一小块组织进行病理分析,确认是否为癌以及类型。
[胃镜检查示意图](示意图:胃镜从口腔进入,观察胃内部)

影像学检查:如CT、磁共振(MRI)、超声内镜(EUS)等,用于评估肿瘤侵犯胃壁的深度、周围淋巴结是否肿大,以及有无肝、肺等远处转移。
手术方式:如何切除?
手术方式主要取决于肿瘤的位置、大小、分期以及患者的全身状况。
1.内镜下切除术(适用于极早期癌)
对于仅局限于胃黏膜最表层的非常早期的胃癌,可以进行微创的内镜下切除。
方法:像做胃镜一样,使用特殊器械将肿瘤连同部分胃黏膜一并切除。
优点:创伤小,保留完整的胃,恢复快。
[内镜下黏膜切除术示意图](示意图:内镜下用圈套器切除病变黏膜)

2.根治性胃切除术(主要手术方式)
对于进展期胃癌,需要切除部分或全部胃,并进行淋巴结清扫。
根据切除范围可分为:
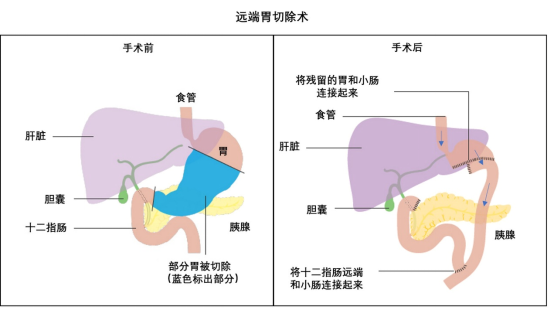
远端胃大部切除术:切除胃的下半部分(包括幽门),常用于胃窦、胃角部位的癌。之后将剩余的胃与小肠重新连接。
[远端胃切除示意图](示意图:切除胃下部,胃与空肠吻合)
近端胃大部切除术:切除胃的上半部分(包括贲门),适用于胃上部的癌。将食道与剩余的胃连接。
全胃切除术:切除整个胃,适用于肿瘤范围大、位于胃体或弥漫型胃癌。将食道直接与小肠连接。
[全胃切除示意图](示意图:切除整个胃,食管与空肠吻合)
3.淋巴结清扫(D1/D2清扫)
这是胃癌手术的关键环节,直接影响预后。医生会系统性地切除肿瘤周围的淋巴结。
D1清扫:切除胃旁第一站淋巴结。
D2清扫(标准术式):切除第一站和第二站淋巴结,更彻底。
手术技术:开腹vs微创
传统开腹手术:在腹部做一个较大的切口。视野好,适用于肿瘤较大、情况复杂的患者。
[开腹手术切口示意图]
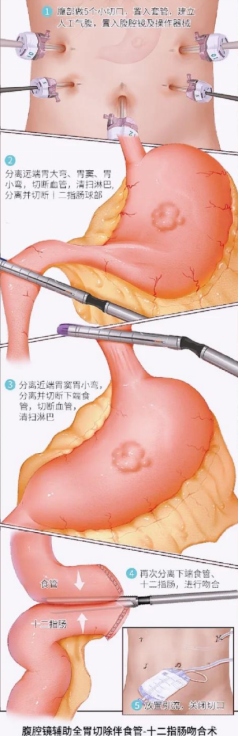
腹腔镜微创手术:在腹部打几个小孔(通常0.5-1厘米),插入摄像机和手术器械进行操作。目前已成为大多数胃癌手术的首选。
优点:创伤小、出血少、疼痛轻、恢复快、疤痕小。
[腹腔镜手术示意图]
机器人辅助手术:是更高级的腹腔镜手术,机械臂更灵活、视野更清晰,但费用较高。
手术后:恢复与生活重建
1.近期恢复(住院期间)
疼痛管理:使用镇痛泵或药物。
饮食恢复:遵循“循序渐进”的原则:禁食 → 少量饮水 → 清流食 → 流食 → 半流食。这个过程通常需要1-2周。
下床活动:术后尽早下床,防止血栓和促进肠道功能恢复。
并发症观察:如吻合口漏、出血、感染等,医生护士会密切监测。
2.远期生活与营养
饮食调整:术后胃容量变小或消失,需 “少食多餐” (每天6-8餐)。选择高蛋白、易消化、营养丰富的食物,细嚼慢咽。避免过甜、过冷、过热的食物。
可能的不适:
倾倒综合征:饭后心慌、出汗、腹泻等。预防方法是干稀分食、饭后平卧片刻。
贫血、营养不良:尤其全胃切除后,需定期监测,补充维生素B12、铁剂等。
定期复查:至关重要!包括肿瘤标志物、影像学检查等,以监测复发。
手术在整个治疗中的地位
胃癌治疗是综合治疗,手术常与化疗、放疗、靶向治疗、免疫治疗等结合。
术前化疗(新辅助治疗):先化疗缩小肿瘤,提高手术切除率和效果。
术后辅助治疗:手术后进行化疗等,清除可能残留的癌细胞,降低复发风险。